Es una anomalía de cavidad en especial las piezas dentales originada por ingestión excesiva y prolongada de flúor[1] . En 1916 G.V. Black y F. McKay, describieron por primera vez bajo el término de esmalte moteado un tipo de hipoplasia del esmalte. Aunque se sabe que hubo referencias anteriores en la bibliografía, Black y McKay reconocieron que ésta lesión tiene una distribución geográfica e incluso sugirieron que era causada por alguna sustancia que contiene el agua, pero no fue sino hasta 1930-40 que se demostró que el agente causal era el fluoruroEtiología
Es una anomalía de cavidad en especial las piezas dentales originada por ingestión excesiva y prolongada de flúor[1] . En 1916 G.V. Black y F. McKay, describieron por primera vez bajo el término de esmalte moteado un tipo de hipoplasia del esmalte. Aunque se sabe que hubo referencias anteriores en la bibliografía, Black y McKay reconocieron que ésta lesión tiene una distribución geográfica e incluso sugirieron que era causada por alguna sustancia que contiene el agua, pero no fue sino hasta 1930-40 que se demostró que el agente causal era el fluoruroEtiologíaEn la actualidad se sabe que la ingestión de agua potable, que contiene fluoruro, durante la época de formación dental puede dar lugar a un esmalte moteado. La intensidad de dicho moteado aumenta según la cantidad de fluoruro que contenga el agua, De este modo, hay un moteado mínimo de poca importancia clínica cuando el agua contiene un nivel menor de 0,9 a 1 partes por millón de fluoruro que se vuelva más notorio cuando el nivel es mayor.
Patogenia hipoplasia se debe a la alteración que sufren los ameloblastos durante la etapa formativa del desarrollo dental. La naturaleza exacta de la lesión se desconoce, pero hay manifestación histológica de daño celular; es probable que el producto celular, la matriz del esmalte, esté defectuoso o deficiente; también se ha mostrado que mayores niveles de fluoruro obstruyen el proceso de calcificación de la matriz.
ASPECTOS CLINICOS
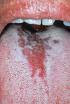
Dependiendo del nivel de fluoruro en el agua, el aspecto de los dientes moteados, puede variar: 1) Cambios caracterizados por manchas de color blanco en el esmalte, 2) Cambios moderados manifestados por áreas opacas blancas que afectan más el área de la superficie dental. 3) Cambios moderado e intensos que muestran formación de fosetas y coloración parda de la superficie e incluso: 4) Apariencia corroída.
Los dientes afectados moderada o intensamente pueden mostrar tendencia a desgastar, e incluso fracturar, el esmalte. Algunos estudios demuestran que estos dientes presentan dificultades para sostener las restauraciones dentales
.
TRATAMIENTO
Antes y después de un encapsulado de láminas de porcelana
El esmalte moteado con frecuencia se mancha de un desagradable y antiestético color pardo. Por razones estéticas es práctico el blanqueamiento con un agente como el peróxido de hidrógeno pero manejado por un experto bucal. Este procedimiento con frecuencia es eficaz (dependiendo del grado de fluorosis); sin embargo debe realizarse periódicamente, ya que los dientes continúan manchándose. Una solución mas definitiva es un tratamiento protésico, es decir coronas o fundas dentales de cerámica (porcelana) dental.
TIPOS DE FLUOROSIS
1.Fluorosis aguda.
2.Flurosis crónica .
SINTOMAS Y LESIONES DE FLUOROSIS CRONICA
En cuadros de fluorosis crónica severa ocurridos en bovinos se ha descrito deterioro del estado general, grave reducción de fertilidad y de la producción de leche, desnutrición, anemia e hipotiroidismo. Si bien se atribuyen estos síntomas a efectos metabólicos del elemento, las lesiones óseas (osteofluorosis) y dentarias pueden también afectar la nutrición y estado general de los enfermos al impedir tanto una correcta masticación como la deambulación en busca de alimento.
DIAGNOSTICO
Para el diagnóstico de fluorosis crónica se recomienda el examen clínico de los dientes incisivos en el rebaño; no deben considerarse los dientes de leche ni los permanentes que hicieron erupción antes de iniciarse una elevada ingestió de fluor. Por otra parte, si no existiese una fuente obvia de fluor, debe investigarse la concentración del elemento en alimentos, aditivos minerales a la ración y agua de bebida.
El examen de fluor en orina obtenida de varios animales y mezclada en una sola muestra, resulta un método aceptable para la investigación de fluorosis en el rebaño; los valores normales del elemento (2-8 ppm) se elevan a 15-20 ppm en casos positivos de fluorosis.La necropsia no revela lesiones de trascendencia diagnóstica en tejidos blandos. Puede determinarse la concentración del elemento en riñón, comparando su valor con el hallado en riñones obtenidos de animales normales.Por razones prácticas no se recurre ordinariamente a la determinación de fluor en hueso.